تفسیر جواب نوار عصب و عضله برای خیلی از افرادی که این تست را انجام داده اند مهم است و افراد دوست دارند خیلی سریع تفسیر آن را بدانند. به توجه به سوالات متعدد بیماران درباره تفسیر تست نوار عصب و عضله در این مطلب این موضوع را بررسی میکنیم.
نوار عصب و عضله
الکترومیوگرافی (EMG) یا نوار عصب و عضله که در واقع ثبت فعالیت الکتریکی در عضله است، یکی از مواردی است که پزشک باید در معاینات بالینی آن را مد نظر داشته باشد. نوار عصب و عضله می تواند تحلیل (ضعف) عضلانی میوپاتیک را از نوروژنیک افتراق دهد. این تست همچنین میتواند ناهنجاری هایی مانند دنرواسیون (denervation) مزمن و سندرم پرش عضلانی یا فاسیکولاسیون (fasciculation) را در ماهیچه هایی تشخیص دهد که در معاینات بالینی طبیعی تشخیص داده می شوند.
علاوه بر اینها، نوار عصب و عضله از طریق تعیین نمودن توزیع ناهنجاری های عصبی، این امکان را فراهم می آورد تا بتوان آسیب شناسی (پاتولوژی) عصب کانونی، پلکسوس، و رادیکولار را از هم دیگر متمایز کرد و از سوی دیگر قادر است شواهدی از پاتوفیزیولوژی نوروپاتی محیطی، دژنراسیون آکسون یا دمیلینه شدن به پزشک ارائه نماید. EMG ضرورتا باید در بیماری های نورون حرکتی انجام شود به این منظور که گستره دنرواسیون و فاسیکولاسیون مشخص شود تا بتوان بیماری را با اطمینان تشخیص داد.
نوبت دهی تلفنی نوار عصب و عضله
در تمامی روزهای هفته و هر ساعت از شبانه روز میتوانید جهت هماهنگی برای انجام نوار عصب و عضله تماس بگیرید
تفسیر جواب نوار عصب و عضله
پزشکان متخصص طب فیزیکی و توانبخشی در تفسیر جواب نوار عصب و عضله تبحر دارند. عضله سالم در حالت استراحت، آرام است. بیماران اغلب در شل (ریلکس) کردن کامل عضله مشکل دارند. در نوار عصب و عضله، فعالیت واحد حرکتی عضله در ارتباط با ریلکسیشن ناقص از طریق ریتمیک بودن فعالیت آن، قابل افتراق از فعالیت خودبخودی غیرعادی عضله است.
تفسیر جواب نوار عصب و عضله: آنالیز هدایت عصبی یا NCS
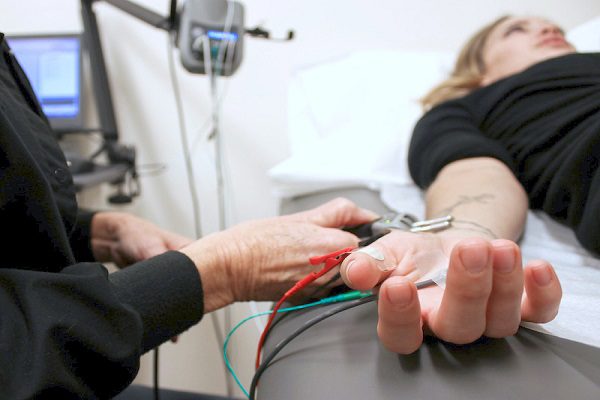
در مطالب قبلی همین وبسایت اشاره کرده بودیم که در EMG سوزنی، یک الکترود بطور مستقیم در عضله مورد ارزیابی قرار گرفته و سپس فعالیت الکتریکی عضله ثبت می گردد. EMG شامل یک بخش دیگر هم هست به نام آنالیز هدایت عصبی یا Nerve Conduction Studies (NCS) که در این نوع ارزیابی، به جای الکترود های سوزنی از برچسب یا پچ الکترودی بهره گرفته می شود. به این صورت که این این پچها روی پوست قرار داده می شوند و به این ترتیب، قدرت و سرعت سیگنال هایی که بین دو یا چند نقطه منتقل می شوند را می توان اندازه گیری کرد.
تاخیر شروع (Onset latency) و تاخیر پیک (Peak latency)
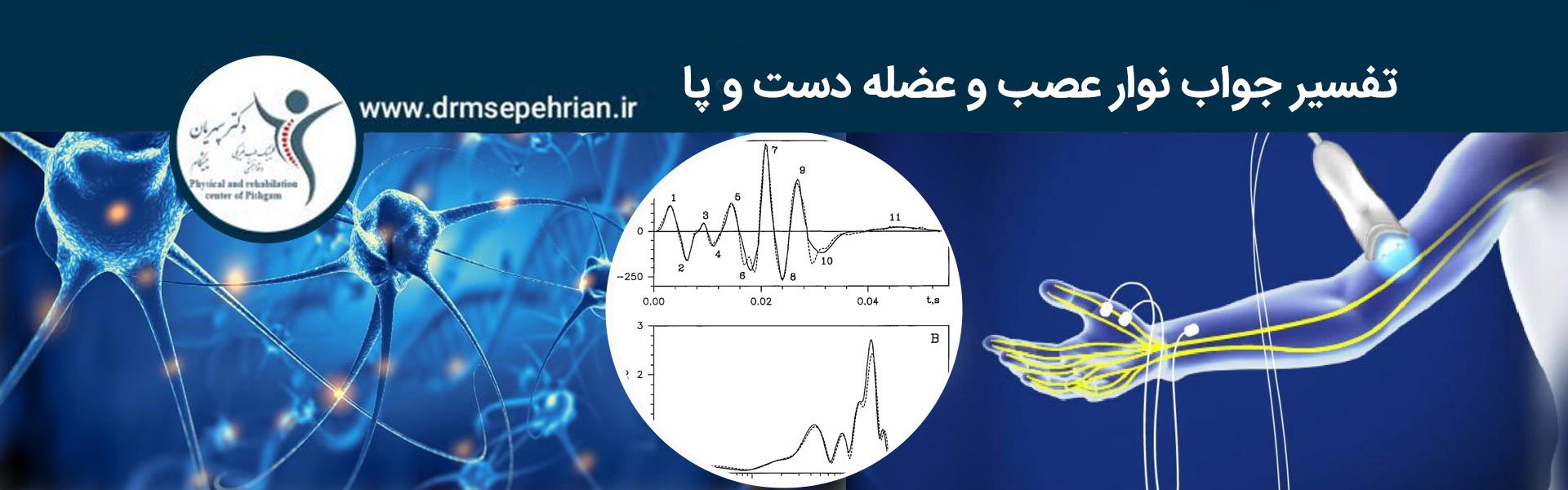
در مورد تفسیر جواب نوار عصب و عضله باید گفت که ابتدا می بایست با ارزیابی تاخیر شروع NCS حرکتی و شروع یا تاخیر پیک (اوج) NCS حسی شروع کرد. تأخیر شروع به این صورت اندازه گیری می شود: از زمان تحریک تا شروع تشکیل موج. تأخیر پیک (اوج) هم عبارت است از زمان تحریک تا پیک موج است.
تأخیر ذاتی اتصال عصب – عضله و همچنین هدایت بین فیبرهای عضلانی دو عامل مهمی است که پزشک برای بررسی دقیق سرعت هدایت عصب حرکتی و تفسیر جواب نوار عصب و عضله به آنها دقت می کند. این کار با استفاده از دو محل تحریک مختلف برای هر جنبه از عصب مورد ارزیابی انجام می شود. فاصله بین دو محل با تغییر در زمان تاخیر ثبت شده در هر محل تقسیم می شود و به طور موثر زمان اضافه شده (تاخیر) در اتصال عصب – عضله و همچنین هدایت بین فیبرهای عضلانی را حذف می کند. در صورتی که ارزیابی زمان تأخیر شروع یک عصب حسی مد نظر باشد، نیازی به محاسبات اضافی نیست زیرا این ارزیابی صرفاً (فقط) آزمایش سرعت هدایت عصب حسی است.
در سندرم تونل کارپال، تأخیر حسی دیستال بیش از 3.2 میلی ثانیه یا تأخیر حرکتی بیش از 4.3 میلی ثانیه غیرطبیعی در نظر گرفته می شود. بسته به دستگاه مورد استفاده، پزشک ممكن است ترجيح دهد از تأخير پیک براي ارزيابي NCS حسي استفاده كند. این مساله به این دلیل است که نویز پس زمینه (بک گراند) در ارزیابی های حسی بیشتر است و تعیین شروع واضح موج را دشوار میکند.
همچنین در تفسیر جواب نوار عصب و عضله، دامنه موج نیز ارزیابی می شود. به طور کلی دامنه موج، می تواند تخمینی از مقدار واحد های حرکتی عملکردی ارائه دهد. اعصاب حرکتی بر حسب میلی ولت (mV) و اعصاب حسی از نظر دامنه موج اندازه گیری می شوند.
یک موج با دامنه کم ممکن است نشان دهنده از دست دادن آکسون یا سرکوب هدایت عصبی باشد. در از دست دادن آکسون، تحریک یک بخش آکسون هم در ناحیه پروگزیمال و هم دیستال نسبت به ناحیه آسیب دیده به مرور زمان در اثر دژنراسیون کاهش می یابد. در این موارد، استفاده از مطالعات الکترودیاگنوستیک برای شناسایی پاتولوژی دشوار است زیرا آسیب در شبکه عصبی بازویی یا شبکه عصبی ساعد در طول زمان اثرات مشابهی بر دامنه موج در کل طول عصب خواهد داشت. هنگام مقایسه دامنه در محل های مختلف در امتداد عصب، کاهش دامنه کمتر از 50 درصد پاتولوژیک در نظر گرفته می شود. به عنوان مثال، دامنه در آرنج، ساعد و مچ دست اندازه گیری می شود و اگر 50 درصد کاهش دامنه بین مچ و آرنج وجود داشته باشد، نشان دهنده وجود آسیب (پاتولوژی) در جایی بین این دو محل یعنی مچ و آرنج است.
سرعت هدایت عصبی
در نهایت، سرعت هدایت عصبی ارزیابی می شود. NCS حرکتی میتواند بخش هایی از عصب که سرعت هدایت کند می شود را شناسایی کند و اطلاعات مفیدی به پزشک در این زمینه ارائه دهد. سرعت کمتر از 52 متر بر ثانیه غیر طبیعی است.
تفسیر جواب نوار عصب و عضله: الکترومیوگرافی (EMG) سوزنی یا Needle EMG
پزشک با تفسیر جواب نوار عصب و عضله و بخش EMG سوزنی می تواند اطلاعاتی در مورد محل آسیب، مدت تخمینی از زمان آغاز آسیب، و جایگزینی عصب آسیب دیده (reinnervation) به دست آورد. آناتومی و عصب دهی عضلانی برای مشخص نمودن محل آسیب در EMG بسیار مهم و کلیدی است. هنگامی که شک بالینی به وجود آسیب در یک عصب محیطی وجود دارد، عضلات عصب دهی شده توسط همان عصب محیطی اما ریشه های عصبی متفاوت باید ارزیابی گردد. برعکس، هنگامی که شک بالینی به رادیکولوپاتی (تحت فشار بودن ریشه عصب) وجود دارد، ماهیچه هایی که توسط اعصاب محیطی مختلف با ریشه عصبی مشترک عصب دهی شدهاند، باید ارزیابی گردند که در این صورت اطلاعات سودمندی به دست خواهد آمد.
منبع: صفحه71 پی دی اف ایکس چنج کتاب کارپال تانل