دیسک کمر
دیسک کمر چگونه ايجاد ميشود؟
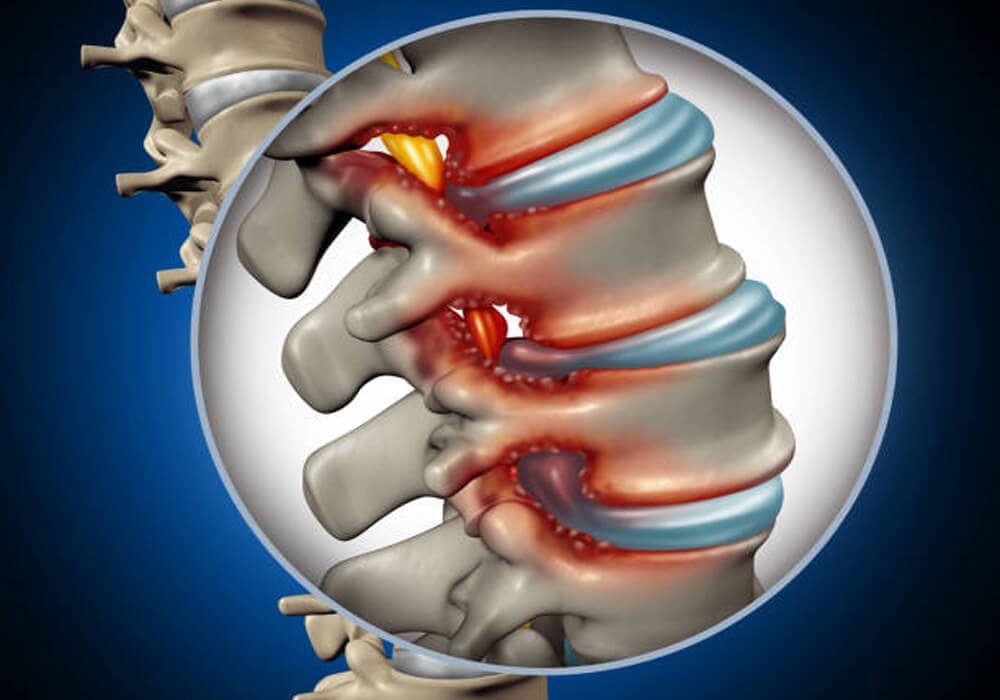
دیسکي که بین مهرههای قرار گرفته میتواند در اثر حرکات ریز اشتباه مانند بد نشستنهای طولانی خمشدنهای مکرر چرخشهای اشتباه از ناحیه کمر و ایستادنهای در حالت و زاویهای بعد کمکم لایههای بیرونی خود را پاره کند و دچار فتق یا بیرونزدگی ماده داخلی آن بشود.
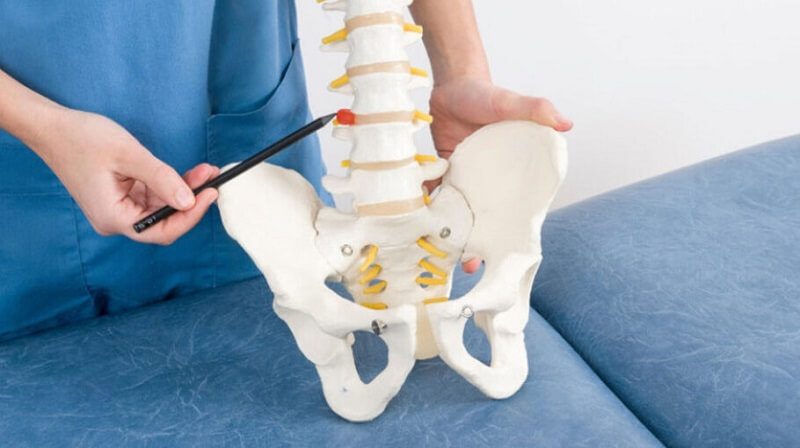
آنچه بهصورت رایج عنوان میشود پاره شدن لایه خارجی و بیرون آمدن ماده وسطی از کنار قسمت احاطهکننده آن میباشد.
همچنین ممکن است در اثر ضربات ناگهانی مانند یک تصادف یا برداشتن جسم سنگین و یا خوردن زمین لایه بیرونی خود را پاره کند و بهاصطلاح فتق دیسک کمر را ایجاد کند.

دیسک کمر در چه سنی رایج است؟
این بیماری در سنین بین سی تا پنجاه سال بسیار رایج میباشد و هرچند امروزه متأسفانه به دلیل ورزشهای اشتباه و از طرفی بیتحرکی و ورزش نکردنهای طولانی دیسک کمر را در سنین بسیار پایین داشتهایم.
این بیماری در جوانی و در سنین زیر بیست و پنج تا سیسال ایجاد میشود و معمولاً این نوع در این سن در اثر صدمات ناگهانی و آسیبهای ورزشی و زمینخوردن ایجاد میشود هرچند زمینه ژنتیک و زمینه ارثی که در زمینه قدرت عضلات احاطهکننده دیسک وجود دارد را نباید دستکم گرفت.
چه عواملی در ایجاد بیماری دخالت دارند؟
همانطور که عنوان شد عوامل بسیار زیادی ممکن است در ایجاد آن دخالت داشته باشند از جمله صدمات و ضربات ناگهانی و برداشتن اجسام سنگین همان ان چه آنچه امروزه بیشتر با آن مواجه هستیم و با توجه به شیوع زندگی شهری و پشتمیزنشینی و نشستن ساعات طولانی بدون تحرک پشت میز آنهم بهصورت اشتباه بهعنوان شایعترین علت این بیماری شناخته میشود.

توجه داشته باشید که عوامل ژنتیکی و وراثت میتواند تاثیر مثبت داشته باشد همچنین این بیماری در بین آقایان نسبتبه خانمها شیوع بیشتری دارد که ممکن است به دلیل انجام کارهای سنگینتر مکانیکی باشد.
میزان حجم عضلات میتوانند نقش مهمی در کنترل دیسک داشته باشد بنابراین افرادی که دارای ورزشهای سنگین هستند و چهطور ناگهانی ورزش را کنار میگذارند نسبت به ایجاد این بیماری مستعد هستند.
از جمله دیگر علل این بیماری کف پای صاف و راستای اشتباه پاها میباشد.
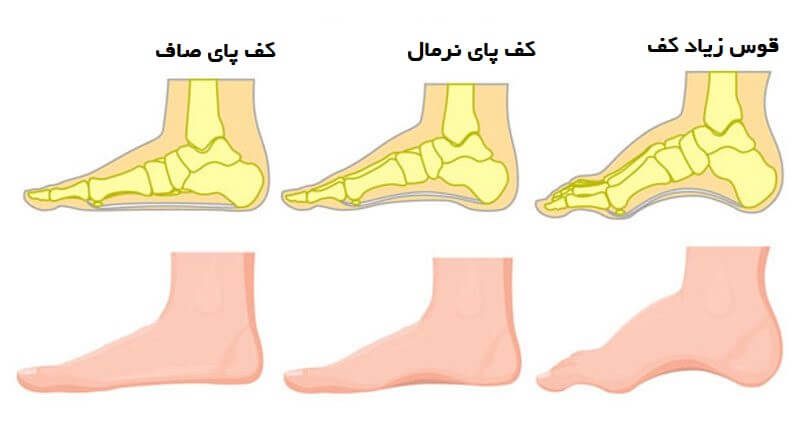
مثلاً افرادی که دارای بههمریختگی و نیمه دررفتگی در استخوان لگن هستند و یا راستای پا پاشنه زانو و لگن در امتداد مناسب قرار نگرفته است میتوانند راحتتر براثر استرسهای روزانه به دیسک کمر مبتلا شوند.
راه هاي تشخیص اين بيماری چيست؟
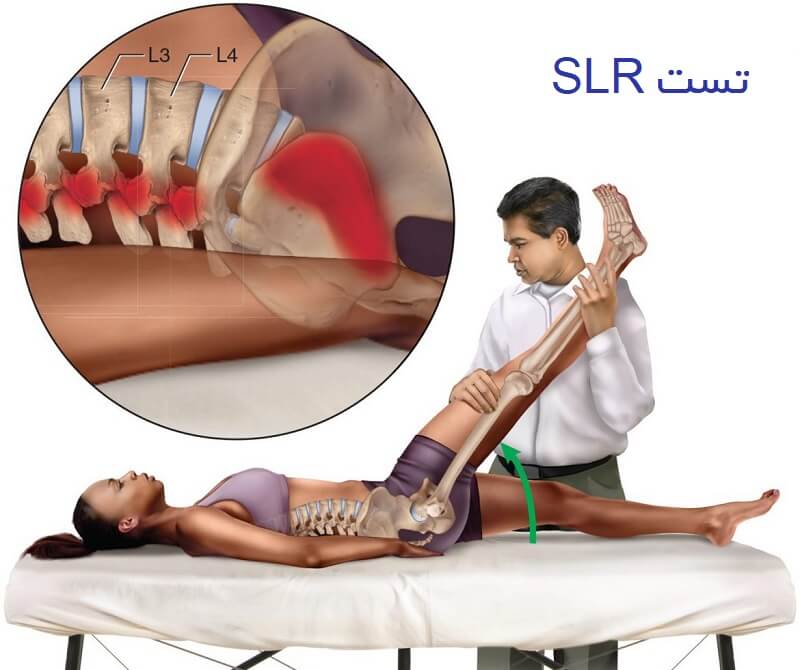
توجه داشته باشید که معاینه بالینی یکی از مهمترین روشهای تشخیص آن میباشد یعنی افرادی که در خم شدن به جلو دچار درگیری دیسک هستند و یا در بالا آوردن پا در تست SLR دچار مشکل هستند معمولاً درگیری دیسک را دارند همچنین پزشکان متخصص به روشهای دیگری در معاینه جهت تشخیص این بیماری دارند.
علیرغم معاینه بالینی باید تستهای تشخیصی هم ابتلا به آن را تأیید کند. مهمترین تست تشخیصی این بیماری ام آر ای کمری میباشد همچنین استفاده از تست نوار عصب و عضله میتواند با نشاندادن فشار دیسک بر روی عصب تا حدود زیادی درگیری آن را تشخیص دهد با استفاده از تست نوار عصب عضله میتوان هم درگیری دیسک را تشخیص داد و هم میزان فشار آن بر اثر که عامل تعیینکنندهای در میزان بیماری و شدت درگیری درد در اندام تحتانی فرد میباشد را تعیین میکند.
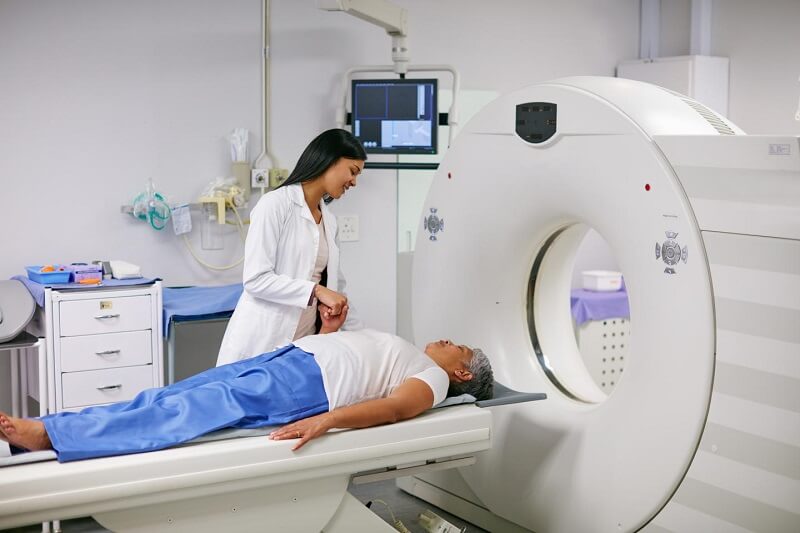
نکته بسیار مهم که حائز اهمیت میباشد این است که نه وجود دیسک در ام آر آی به معنی این است که لزوماً کمردرد و درد پا به دلیل این بیماری میباشد و نه اینکه افرادی که در ام آر آی نرمال دارند فقط با ام آرای نرمال میتوان گفت که دیسک کمر ندارند و یا تحریک آن عامل درد آنها نیست بنابراین یافتههای آزمایشگاهی و پاراکلینیکی در کنار یافتههای بالینی پزشکان متخصص میتواند تشخیص بیماری دیسک کمر را مسجل بکند.
درد آن به کجا میزند؟
درد آن با فشار بر روی عصبهایی که از کنار آن رد میشود موجب ایجاد انتشار و علائم در قسمتهای مختلف بدن میشود مثلاً دیسکهایی که در قسمت بالاتر وجود دارد مانند مهرههای L1 و L2 میتواند با فشار بر روی عصبهای کنار آن موجب ایجاد دردهایی در ناحیه کشاله ران و سیستم تناسلی بشود یا دیسکهایی که در قسمت پایین کمر وجود دارد معمولاً با فشار بر روی عصبهای کناری خود میتواند موجب ایجاد علائم در باسن پشت ران و یا ساق پا و حتی کف پا بشود.

ما این بیماری را هزار چهره مینامیم چون ممکن است بهصورت غیر کلاسیک با فشار بر روی عصبهای نه هم نامتوازن و ناهمگون با سطح درگیری خود موجب ایجاد علائم پراکنده شود مثلاً دیسک کمری که در قسمت فوقانی وجود دارد با فشار بر عصبهای دیگری موجب علائمی در روی پاشنه و یا انگشت شست پا بشود همچنین ممکن است عودهای مختلف دیسک کمر علائم متفاوتی ایجاد کند بنابراین نمیتوان با وجود یک علامت در فرد مارک دیسک و یا مارک عود دیسک کمر راه زد.
چگونه بفهمیم دیسک کمر داریم؟
همانطور که عنوان شد عمدهترین راه تشخیص دیسک کمر ام آر آی و نوار عصب و عضله است اما اگر در معاینات بالینی درد کمر شما به ناحیه باسن پشت ران کشاله ران ساق پا تیر میکشد یا علائم خوابرفتگی و گزگز و مورمور در پا دارید احتمال ابتلای شما به این بیماری بسیار بالاست.
خطرناک ترین نوع آن کدام است؟
خطرناکترین نوع آن معمولاً در ناحیه تمام شدن نخاع در بالای کمر ایجاد میشود با توجه بهقرار گرفتن نواحی کنترل ادرار و کنترل جنسی در این قسمت با فشار دیسک کمر به این نواحی میتواند موجب ایجاد صدمات غیرقابلجبران بشود بنابراین خطرناکترین نوع آن را دیسک در مهره L1 و L2 مینامیم.
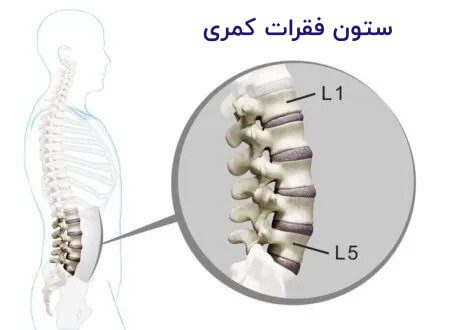
تفاوت دیسک کمر با سیاتیک چیست؟
سیاتیک مجموعهای از پنج رشته کمری میباشد که معمولاً در دیسکهای کمر ناحیه پایین فشار بر روی آنها عامل اصلی فشار بر روی عصب سیاتیک و درگیری سیاتیک میباشد درواقع سیاتیک بلندترین عصب بدن میباشد که شایعترین علت آن فشار غضروف دیسک بین مهره ها بر روی رشتههای ایجادکننده آن میباشد پس بنابراین میتوان گفت که تقریباً این دو بیماری با یک علت و در یک زمینه عمدتاً و نه همیشه ایجاد میشوند
روش های درمان دیسک کمر چیست؟
مهمترین راه درمان دیسک کمر درمانهای غیر جراحی میباشد که خوشبختانه با وجود اینکه این بیماری بسیار شایع میباشد عمدتاً تا نود درصد بیماران با مبتلا به نوع شدید آن به درمان غیر جراحی پاسخ مناسبی میدهند.
البته درمانهای غیر جراحی که صرفاً در قدیم بهصورت فیزیوتراپی ماساژدرمانی و همچنین داروهای خوراکی بود امروز پیشرفت بسیار زیادی کرده است رشته طب فیزیکی و توانبخشی با ایجاد درمانهای نوین در درمان غیر جراحی دیسک کمر موجب ایجاد تحولی شگرف در سلامت و بهداشت آن شده است و عمده بیماران را میتواند بدون درمانهای جراحی کنترل بکند.
روشهایی مانند استفاده از تکنیکهای درمانهای دستی یا مان پالاس آن همچنین استفاده از تخته دکامپرشن روشهایی مانند تزریق قاطع فدرال و تزریقات کدال و همچنین پرولوتراپی و استفاده از طب سوزنی و لیزرهای پرتوان میتواند در بیماران مبتلا به آن نقش بسیار مهمی داشته باشد.
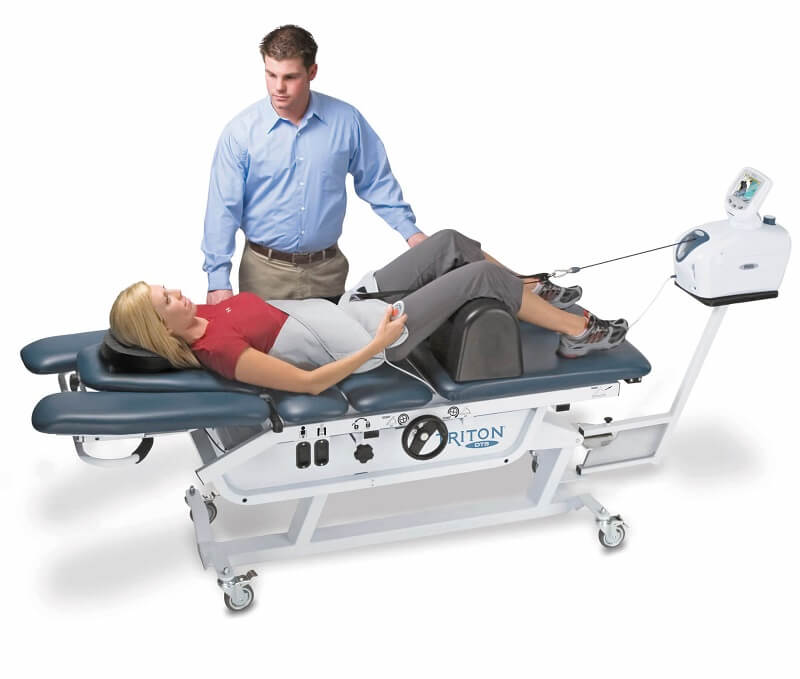
البته توجه داشته باشید عمده روشهای درمان آن روشهای کنترلی میباشد و حذف دیسک در تمام روشهای جراحی و غیر جراحی امکانپذیر نیست بنابراین بعد از فاز حاد درمان بیماران باید نسبت به درمان پای کایزر وی دیو یا غیرتهاجمی در منزل انجام ورزشهای مناسب برای نگهداری دیسک خود اقدام کنند.
توجه داشته باشید که جراحی دیسک کمر جایگاه خاصی دارد و برای بعضی از بیماران درمانهای جراحی تجویز می گردد.
شایعترین مواردی که نیاز به جراحی دارند وجود بیاختیاری ادرار و همچنین ضعف پیشرونده عصبی در اندامها میباشد در این دو مورد درمان غیر جراحی جایگاهی ندارد و بیماران باید سریعاً جهت جراحی و برداشته شدن فشار فتق دیسک کمر بر روی عصبها مراجعه کنند.
همچنین بیمارانی که علیرغم دو ماه درمان طبی قوی و استفاده از دارو استراحت و درمانهای طب فیزیکی و توانبخشی به کاهش درد پاسخ ندهند و درد غیرقابلتحمل داشته باشند باید جهت کاهش درد خود از روشهای جراحی استفاده بکنند.
کلینیک تخصصی پیشگام با بیش از پانزده سال سابقه و تجربه در درمان غیر جراحی دیسک کمر در غرب تهران آماده درمانهای غیر جراحی بیماران مبتلا به این بیماری میباشد.